Polyomavirus à cellules de Merkel - Merkel cell polyomavirus
| Polyomavirus humain 5 | |
|---|---|
|
Classification des virus |
|
| (non classé): | Virus |
| Royaume : | Monodnavirie |
| Royaume: | Shotokuvirae |
| Phylum: | Cossaviricota |
| Classer: | Papovaviricetes |
| Commander: | Sépolyvirales |
| Famille: | Polyomaviridae |
| Genre: | Alphapolyomavirus |
| Espèce: |
Polyomavirus humain 5
|
Le polyomavirus à cellules de Merkel ( MCV ou MCPyV ) a été décrit pour la première fois en janvier 2008 à Pittsburgh, en Pennsylvanie . C'était le premier exemple d'un agent pathogène viral humain découvert à l'aide d'un séquençage métagénomique de nouvelle génération impartial avec une technique appelée soustraction de transcriptome numérique . Le MCV est l'un des sept oncovirus humains actuellement connus . Il est soupçonné d'être à l'origine de la majorité des cas de carcinome à cellules de Merkel , une forme rare mais agressive de cancer de la peau . Environ 80% des tumeurs du carcinome à cellules de Merkel (MCC) se sont avérées infectées par le MCV. Le MCV semble être une infection courante, voire universelle, chez les enfants plus âgés et les adultes. On le trouve dans les sécrétions respiratoires suggérant qu'il peut être transmis par voie respiratoire. Mais on peut également le trouver en excrétion de la peau saine, dans les tissus du tractus gastro-intestinal et ailleurs, et son mode de transmission précis reste donc inconnu. De plus, des études récentes suggèrent que ce virus peut infecter de manière latente les sérums humains et les PBMC .
La plupart des virus MCV trouvés dans les tumeurs MCC, cependant, ont au moins deux mutations qui rendent le virus non transmissible : 1) Le virus est intégré dans le génome de l'hôte et 2) L' antigène viral T a des mutations de troncature qui laissent l'antigène T incapable d'initier l'ADN réplication nécessaire à la propagation du virus.
Les preuves que le MCV est la cause de la plupart des tumeurs MCC proviennent d'études dans lesquelles les oncoprotéines de l' antigène T du virus sont inhibées. Le renversement de ces protéines virales provoque la mort des cellules des tumeurs MCC positives pour le MCV alors qu'il n'y a aucun effet sur les cellules des tumeurs qui ne sont pas infectées par le virus. Cela indique que le MCV est nécessaire pour maintenir les cellules tumorales positives pour le virus. En outre, le schéma clonal des insertions de MCV dans les génomes des cellules MCC indique que le virus était présent dans la cellule de Merkel avant qu'elle ne subisse une transformation cancéreuse. Le CIRC a récemment classé le MCV comme cancérogène de classe 2A.
Classification

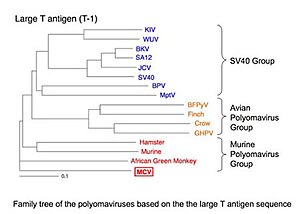
Les polyomavirus sont de petits (~5400 paires de bases), des virus à ADN double brin non enveloppés . Le MCV est le cinquième polyomavirus qui infecte l'homme à être découvert. Il appartient au groupe des polyomavirus murins, l'un des trois principaux clades de polyomavirus. (Le groupe porte le nom du polyomavirus murin , le premier virus du groupe à avoir été découvert, et n'implique pas que le MCV soit transmis à l'homme par des rongeurs.) Bien qu'il ait été confondu avec le virus controversé SV40 dans certains articles de blog, il est un virus complètement distinct.
Le MCV est génétiquement le plus étroitement lié au polyomavirus lymphotrope du singe vert africain (anciennement connu sous le nom de papovavirus lymphotrope du singe vert africain), ce qui est cohérent avec le MCV coévoluant avec les primates humains.
La séquence prototype de MCV a un génome d' ADN double brin (ADNds) de 5387 paires de bases et code des gènes de polyomavirus caractéristiques à partir de brins opposés, y compris un grand antigène T , un petit antigène T (LT et sT, respectivement, du brin précoce) et une capside virale. protéines gènes VP1 et VP2/3 (du brin tardif) [1] . L'antigène T du MCV a des caractéristiques similaires aux antigènes T d'autres polyomavirus, qui sont des oncoprotéines connues , et est exprimé dans les tumeurs humaines. L'antigène T est un gène épissé qui forme plusieurs protéines différentes selon le modèle d'épissage. Les grandes oncoprotéines T et les petites T sont probablement nécessaires pour transformer les cellules saines en cellules cancéreuses, et elles agissent en ciblant les protéines suppressives de tumeur , telles que la protéine du rétinoblastome . L'antigène LT possède un motif hélicase nécessaire à la réplication du virus qui est supprimé dans les tumeurs MCC. Contrairement à d'autres polyomavirus, l'antigène MCV sT transforme les cellules in vitro en activant la traduction cap-dépendante .
MCV exprime également un microARN (miARN) connu sous le nom de MCV-miR-M1 à partir de son brin tardif qui présente une parfaite complémentarité avec la LT et s'est avéré réguler négativement l'expression de la LT. En plus de son rôle dans la régulation de l'expression de MCV LT et de la réplication de l'ADN, il a été démontré que MCV-miR-M1 cible et régule à la baisse l'expression du transcrit SP100 lié au système immunitaire de la cellule hôte et son rôle dans l'établissement d'une infection persistante à long terme a été démontré in vitro.
Cause virale du carcinome à cellules de Merkel
Le carcinome à cellules de Merkel est un type de cancer de la peau très agressif qui a été décrit pour la première fois par Cyril Toker en 1972 comme « tumeur trabéculaire de la peau ». D'après son origine, le type de cellule cancéreuse est appelé tumeur neuroectodermique . Bien que rare par rapport aux autres cancers de la peau, l'incidence du carcinome à cellules de Merkel aux États-Unis a triplé entre 1986 et 2001, pour atteindre environ 1400 cas par an.
Le carcinome à cellules de Merkel est principalement observé chez les personnes âgées. On sait qu'il se produit à une fréquence accrue chez les personnes immunodéprimées , y compris les receveurs de greffe et les personnes atteintes du SIDA , et cette association suggère la possibilité qu'un virus ou un autre agent infectieux puisse être impliqué dans l'apparition du cancer. Le sarcome de Kaposi et le lymphome de Burkitt sont des exemples de tumeurs connues pour avoir une étiologie virale qui surviennent à une fréquence accrue chez les personnes immunodéprimées. D'autres facteurs associés au développement de ce cancer comprennent l'exposition à la lumière ultraviolette .
Huit des 10 tumeurs du carcinome à cellules de Merkel initialement testées se sont avérées infectées par le MCV. Dans ces tumeurs, le virus s'est intégré au génome des cellules cancéreuses et ne peut plus se répliquer librement. Des études récentes d'autres laboratoires ont reproduit ces résultats : dans une étude, 30 sur 39 (77 %) des tumeurs à cellules de Merkel étaient positives pour le MCV ; dans une autre étude, 45 des 53 (85 %) tumeurs à cellules de Merkel étaient positives.
Le séquençage du virus des cancers des cellules de Merkel révèle qu'il présente généralement des mutations spécifiques à la tumeur qui tronquent l'antigène T du MCV. Ces mutations (qui ne se trouvent pas dans le virus natif obtenu à partir de sites non tumoraux) éliminent l'hélicase de l'antigène T, empêchant le virus intégré de se répliquer indépendamment de la cellule cancéreuse hôte. La tumeur est donc un « hôte sans issue » pour le MCV. Normalement, le virus existe sous forme d'épisome circulaire (ou plasmide) dans la cellule et son ADN est emballé dans des capsides virales et transmis à d'autres cellules. Dans les tumeurs, l'ADN viral s'est rompu et s'est intégré à l'ADN humain au sein de la tumeur, de sorte que le virus n'est plus transmissible. Le virus intégré ne peut pas être excisé de la cellule hôte et il doit se répliquer au fur et à mesure que la cellule hôte se réplique. L'examen des tumeurs infectées révèle que la majorité ont un profil monoclonal clair , indiquant que le virus s'est intégré dans une seule cellule avant qu'il ne commence son expansion cancéreuse. Pour cette raison, il existe des preuves très solides que le MCV provoque certains, mais pas tous, les carcinomes à cellules de Merkel. Le MCV peut également être trouvé dans les tissus sains de personnes sans carcinome à cellules de Merkel. Un génome de MCV complet (MCV-HF) a été conçu à partir de plusieurs génomes de MCV de type tumoral et examiné avec une capacité de réplication réussie in vitro. Les séquences identiques ont été trouvées dans des peaux normales humaines. Bien que la prévalence précise de l'infection soit inconnue chez l'homme, il est probable que la plupart des infections ne provoquent pas de cancer.
Prévention, diagnostic et traitement
Les personnes atteintes d'un carcinome à cellules de Merkel avec ce virus ne sont pas infectieuses pour les autres et aucune restriction infectieuse n'est justifiée. Les raisons en sont : 1) le virus dans les tumeurs est déjà muté et ne peut plus être transmis par les tumeurs, et 2) la plupart des personnes sont déjà naturellement exposées à ce virus en tant qu'enfants et jeunes adultes par d'autres porteurs asymptomatiques.
Sur la base des données actuelles, les conseils de prévention pour le MCC sont similaires à ceux d'autres cancers de la peau, comme éviter les coups de soleil et l'exposition inutile au soleil avec l'utilisation de crème solaire. Cela peut empêcher les mutations du virus qui augmentent le risque de MCC chez les personnes déjà infectées par le MCV. Les personnes immunodéprimées (p. ex., les patients atteints du SIDA ou les patients ayant subi une transplantation d'organe) sont plus à risque de développer ce cancer et peuvent bénéficier d'examens cutanés périodiques. L'apparition d'une masse indolore qui se développe rapidement, en particulier chez les personnes de plus de 50 ans ou les personnes immunodéprimées, justifie un examen par un médecin. La biopsie d'une tumeur à cellules de Merkel devrait facilement fournir un diagnostic et, lorsqu'elle est détectée tôt, a un bon pronostic grâce à un traitement standard. À l'heure actuelle, il n'existe aucun vaccin ni médicament pouvant prévenir l'infection par le MCV ou l'émergence d'un carcinome à cellules de Merkel.
La détection du virus est encore en phase de recherche et n'est généralement pas disponible en tant que test clinique. La détection de l'ADN viral est réalisée par PCR ou par Southern blot . La prudence est de mise dans l'interprétation des résultats de la PCR car elle est sujette à une contamination faussement positive et une fraction substantielle des échantillons de peau saine peut héberger une infection de faible niveau. Le séquençage du génome viral peut déterminer si des mutations spécifiques à la tumeur sont présentes ou non.
Des anticorps ont été développés pour colorer l'antigène T dans les tissus tumoraux et semblent être spécifiques des cellules tumorales infectées par le MCV. Des tests sanguins ont également été développés qui montrent que la majorité des adultes ont déjà été exposés au MCV et peuvent continuer à le porter comme une infection asymptomatique.
Les directives de traitement ne diffèrent pas pour le carcinome à cellules de Merkel infecté par ou sans MCV. Une récente étude nationale finlandaise suggère que les tumeurs MCV-positives ont un meilleur pronostic que les tumeurs non infectées (bien que cela n'ait pas été trouvé dans d'autres études). Si cela est confirmé, la détection de routine du virus peut fournir un avantage futur pour les conseils médicaux. Le virus lui-même n'est pas connu pour être sensible aux médicaments antiviraux actuels.
Des études récentes révèlent que l' oncoprotéine de la survivine est activée par la grande protéine T du MCV ciblant la protéine du rétinoblastome cellulaire et que les inhibiteurs de la survivine peuvent retarder la progression tumorale dans les modèles animaux. Des essais cliniques sont actuellement organisés pour déterminer si cela présente un quelconque bénéfice chez l'homme. L'importance de cette découverte est qu'une cible médicamenteuse rationnelle prometteuse a été découverte dans les quatre ans suivant la découverte initiale du virus et que d'autres nouveaux traitements pourraient être rapidement développés maintenant que la cause du cancer est connue. Le MCV est une cible pour les réponses immunitaires à médiation cellulaire, et des efforts de recherche importants sont donc concentrés sur les thérapies immunologiques susceptibles de bénéficier aux patients du MCC.
Découverte et caractérisation
Yuan Chang et Patrick S. Moore ont découvert l'herpèsvirus associé au sarcome de Kaposi par une méthode de soustraction physique en 1994. Une méthode de soustraction virtuelle a été développée par Huichen Feng en laboratoire en tant que nouvelle technique de séquençage à haut débit de soustraction de transcriptome numérique (DTS) [2 ] pour rechercher la présence d' un virus dans les tumeurs à cellules de Merkel . Dans cette méthode, tous les ARNm d'une tumeur sont convertis en ADNc et séquencés à une profondeur susceptible de séquencer un ADNc viral s'il est présent. Les séquences sont ensuite comparées au génome humain et toutes les séquences humaines sont "soustraites" pour laisser un groupe de séquences qui sont très probablement non humaines. Lorsque cela a été effectué sur quatre cas de carcinome à cellules de Merkel, un ADNc a été trouvé qui était similaire aux séquences de polyomavirus connus mais suffisamment distinct pour qu'il puisse être démontré qu'il s'agissait d'un nouveau virus. Les séquences génétiques de près de 400 000 ARNm ont été analysées pour l'étude. Une fois le virus trouvé, Feng et ses collègues ont rapidement déterminé que les carcinomes à cellules de Merkel infectés avaient le virus dans un schéma monoclonal intégré et que 80% des tissus prélevés sur des patients atteints de MCC étaient positifs pour le virus. Cela a été rapidement confirmé par des études sur des patients MCC du monde entier, y compris des preuves de l'intégration monoclonale du virus dans ces tumeurs.
En tant que cause du carcinome à cellules de Merkel
Alors que les auteurs originaux ont noté avec prudence qu'il est « trop tôt pour dire » si le MCV est une cause du carcinome à cellules de Merkel, l'opinion scientifique générale suggère maintenant que le virus cause la plupart, mais pas toutes les tumeurs à cellules de Merkel. Le virus est intégré de manière monoclonale dans la tumeur lorsqu'il est présent, ce qui indique que la cellule proto-tumorale a été infectée par le virus avant son expansion cancéreuse. Les mutations de l'antigène T rendent le virus non infectieux, et ce n'est donc pas un virus passager qui a infecté la tumeur après que la tumeur ait déjà commencé. Enfin, l'oncogène de l'antigène T est exprimé dans toutes les cellules tumorales et lorsqu'il est inhibé (« renversé » par l' ARNi ), les cellules MCV-positives meurent. Ainsi, le virus est nécessaire à la croissance des tumeurs MCV-positives. Il est probable que des mutations supplémentaires de la cellule hôte agissent de concert avec le virus intégré pour provoquer réellement la tumeur. Le carcinome à cellules de Merkel est associé à l'exposition à la lumière ultraviolette (UV) et aux rayonnements ionisants, et il est probable que ces mutagènes augmentent le taux de mutation du virus ou du génome des cellules de Merkel, contribuant ainsi au risque de cancer après infection.
Les raisons pour lesquelles 20% des carcinomes à cellules de Merkel sont négatifs pour le virus restent complètement inconnues, mais les spéculations incluent la possibilité que le « carcinome à cellules de Merkel » soit en fait deux cancers étroitement liés, dont un seul est infecté par le MCV. Un diagnostic erroné de ce cancer difficile peut également expliquer certains des résultats négatifs. Seule une très faible proportion de personnes infectées par le MCV développent le cancer. À l'heure actuelle, aucun test de détection du virus n'est généralement disponible et les patients ne seraient pas invités à modifier leur traitement en fonction de la connaissance du statut d'infection par le MCV. Les patients du MCC peuvent être inscrits à des études de recherche, mais celles-ci ne bénéficieront probablement pas directement aux participants. Réduire le risque d'exposition aux UV grâce aux écrans solaires est susceptible de réduire le risque de carcinome à cellules de Merkel ainsi que d'autres cancers de la peau.
Moore a suggéré que si ses découvertes étaient confirmées, les informations sur le virus pourraient conduire à un test sanguin ou à un vaccin qui pourrait améliorer la gestion de la maladie ou aider à la prévention, tout comme le vaccin contre le virus du papillome humain peut être utilisé pour prévenir le cancer du col de l'utérus . Chang a expliqué que l'étude du virus peut aider à comprendre d'autres cancers humains. "Une fois que le virus s'intègre, il pourrait exprimer une oncoprotéine , ou il pourrait assommer un gène qui supprime la croissance tumorale . Quoi qu'il en soit, les résultats seront forcément intéressants."
Autres associations
Des associations possibles avec le carcinome du col de l'utérus, le carcinome épidermoïde cutané, la maladie de Bowen, le carcinome basocellulaire de la peau, le carcinome extrapulmonaire à petites cellules et le cancer du poumon non à petites cellules induit par mutation EGFR ont été rapportées.