État de conscience minimale - Minimally conscious state
| État de conscience minimale | |
|---|---|
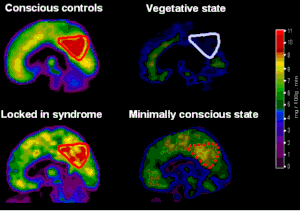 | |
| Scanners cérébraux de divers troubles de la conscience, y compris l'état de conscience minimale |
Un état de conscience minimale ( MCS ) est un trouble de la conscience distinct de l'état végétatif persistant et du syndrome d'enfermement . Contrairement à l'état végétatif persistant, les patients atteints de MCS ont une préservation partielle de la conscience. Le MCS est une catégorie relativement nouvelle de troubles de la conscience. L'histoire naturelle et les résultats à plus long terme du MCS n'ont pas encore été étudiés en profondeur. La prévalence du MCS a été estimée entre 112 000 et 280 000 cas adultes et pédiatriques .
Physiopathologie
Neuroimagerie
Étant donné que l'état de conscience minimale est un critère de diagnostic relativement nouveau, il existe très peu d'études d'imagerie fonctionnelle des patients atteints de cette maladie. Les données préliminaires ont montré que le métabolisme cérébral global est inférieur à celui des personnes conscientes (20 à 40% de la normale) et est légèrement plus élevé mais comparable à celui des états végétatifs. L'activation dans le cortex pariétal médial et le cortex cingulaire postérieur adjacent sont des régions cérébrales qui semblent différer entre les patients atteints de MCS et ceux des états végétatifs. Ces zones sont les plus actives pendant les périodes d'éveil conscient et sont moins actives dans les états de conscience altérés, tels que l'anesthésie générale , le propofol , l' état hypnotique , la démence et le syndrome de Wernicke-Korsakoff . La stimulation auditive a induit une activation plus étendue dans les zones associatives primaires et préfrontales des patients MCS que les patients en état végétatif. Il y avait également plus de connectivité fonctionnelle cortiocorticale entre le cortex auditif et un vaste réseau de cortex temporal et préfrontal dans le MCS que dans les états végétatifs. Ces résultats encouragent les traitements basés sur des stratégies thérapeutiques neuromodulatrices et de revalidation cognitive pour les patients atteints de MCS.
Une étude a utilisé l' imagerie par tenseur de diffusion (DTI) dans deux études de cas. Ils ont constaté qu'il y avait une atrophie cérébrale généralisée chez les deux patients. Les ventricules latéraux ont augmenté de taille, et le corps calleux et la substance blanche périventriculaire ont été diminués. Les cartes DTI ont montré qu'il y avait une réduction significative du volume dans le corps calleux médial et d'autres parties du cerveau par rapport aux sujets normaux. Ils ont également trouvé des valeurs de diffusion nettement inférieures dans la substance blanche et une augmentation des compartiments du liquide céphalo-rachidien . Les lésions corticales à ce niveau offrent un environnement particulièrement favorable à la germination de nouveaux axones dans les zones intactes du cortex, ce qui peut expliquer certains des taux de récupération plus élevés chez les patients en état de conscience minimale. La repousse axonale a été corrélée à la récupération motrice fonctionnelle. La repousse et le réacheminement des axones peuvent expliquer certains des changements dans la structure du cerveau. Ces résultats soutiennent les efforts visant à caractériser de manière prospective et longitudinale la neuroplasticité à la fois dans la structure et la fonction cérébrales à la suite de blessures graves. L'utilisation du DTI et d'autres techniques de neuroimagerie peut éclairer davantage les débats sur le recâblage cortical à longue distance et peut conduire à de meilleures stratégies de rééducation.
Certaines zones du cerveau qui sont corrélées à l'expérience subjective de la douleur ont été activées chez les patients MCS en présence d'une stimulation nocive . Les tomographies par émission de positons (TEP) ont révélé une augmentation du flux sanguin vers le cortex sensoriel secondaire, le cortex pariétal postérieur , le cortex prémoteur et le cortex temporal supérieur . Le modèle d'activation, cependant, était avec moins d'étendue spatiale. Certaines parties du cerveau étaient moins activées que les patients normaux pendant le traitement des stimuli nocifs. Il s'agissait du cortex cingulaire postérieur, du cortex préfrontal médial et du cortex occipital . Même si l'imagerie cérébrale fonctionnelle peut mesurer objectivement les changements dans la fonction cérébrale lors d'une stimulation nocive, le rôle des différentes zones du cerveau dans le traitement de la douleur n'est que partiellement compris. De plus, il reste le problème de l'expérience subjective. Les patients MCS, par définition, ne peuvent pas communiquer de manière cohérente et fiable leurs expériences. Même s'ils pouvaient répondre à la question « avez-vous mal ? », il n'y aurait pas de réponse fiable. D'autres essais cliniques sont nécessaires pour déterminer la pertinence de l'utilisation de l' analgésie chez les patients atteints de MCS.
Fonction de langue résiduelle
Une étude d' imagerie par résonance magnétique fonctionnelle (IRMf) a révélé que les patients en état de conscience minimale montraient une activation dans les réseaux auditifs lorsqu'ils entendaient des récits dont le contenu était personnellement significatif et lu vers l'avant par une voix familière. Ces activations n'ont pas été vues lorsque les récits ont été lus à l'envers.
Une autre étude a comparé des patients en état végétatif et en état de conscience minimale dans leur capacité à reconnaître le langage. Ils ont découvert que certains patients en état de conscience minimale présentaient des signes de préservation du traitement de la parole. Il y avait plus d'activation en réponse aux phrases par rapport au bruit blanc.
Diagnostique
Définition médicale
L'état de conscience minimale (MCS) est défini comme une condition de conscience gravement altérée dans laquelle des preuves comportementales minimales mais définitives de conscience de soi ou de l'environnement sont démontrées.
Diagnostic
Bien que les patients MCS soient capables de démontrer des comportements à médiation cognitive, ils se produisent de manière incohérente. Ils sont cependant reproductibles ou peuvent être maintenus suffisamment longtemps pour être différenciés du comportement réflexif. En raison de cette incohérence, une évaluation approfondie peut être nécessaire pour déterminer si une réponse simple (par exemple un mouvement du doigt ou un clignement) s'est produite en raison d'un événement environnemental spécifique (par exemple une commande de bouger le doigt ou de cligner des yeux) ou était simplement un comportement fortuit . La distinction entre VS et MCS est souvent difficile parce que le diagnostic dépend de l'observation d'un comportement qui montre une conscience de soi ou de l'environnement et parce que ces réponses comportementales sont considérablement réduites. L'une des erreurs de diagnostic les plus courantes impliquant des troubles de la conscience est de confondre MCS et VS, ce qui peut entraîner de graves répercussions sur la prise en charge clinique.
Giacino et al. ont suggéré la démonstration des comportements suivants afin de poser le diagnostic de MCS.
- En suivant des commandes simples.
- Réponses gestuelles ou verbales oui/non (indépendamment de l'exactitude).
- La verbalisation intelligible.
- Comportements intentionnels tels que ceux qui sont contingents en raison de stimuli environnementaux appropriés et qui ne sont pas réflexifs. Voici quelques exemples de comportement intentionnel :
- sourire ou pleurer de manière appropriée en réponse au contenu linguistique ou visuel d'émotions, mais pas à des sujets ou stimuli neutres.
- vocalisations ou gestes qui se produisent en réponse directe au contenu linguistique des questions.
- atteindre des objets qui démontre une relation claire entre l'emplacement de l'objet et la direction de la portée.
- toucher ou tenir des objets d'une manière qui s'adapte à la taille et à la forme de l'objet.
- mouvement oculaire de poursuite ou fixation soutenue qui se produit en réponse directe à des stimuli mobiles ou saillants.
Traitement
Il n'y a actuellement aucune preuve définitive qui soutient la modification du cours de la récupération de l'état de conscience minimale. De nombreux essais cliniques sont actuellement en cours pour étudier les traitements potentiels. Dans une étude de cas, la stimulation du thalamus à l'aide de la stimulation cérébrale profonde (DBS) a conduit à certaines améliorations comportementales. Le patient était un homme de 38 ans qui était resté dans un état de conscience minimale à la suite d'un traumatisme crânien grave . Il n'avait pas répondu à la commande cohérente ou à la capacité de communication et était resté non verbal pendant deux ans en réadaptation pour patients hospitalisés. Les IRMf ont montré la préservation d'un réseau de langage cérébral bi-hémisphérique à grande échelle, ce qui indique qu'une possibilité de récupération supplémentaire peut exister. La tomographie par émission de positons a montré que les niveaux de métabolisme cérébral global du patient étaient nettement réduits. Il avait des électrodes DBS implantées bilatéralement dans son thalamus central . Plus précisément, les électrodes DBS ciblaient les noyaux intralaminaires antérieurs du thalamus et les régions paralaminaires adjacentes des noyaux d'association thalamique. Les deux électrodes étaient positionnées dans le noyau latéral central, les régions paralaminaires de la dorsale médiane et l'aspect postéro-médial du complexe noyau centromédien/parafasiculaire. Cela a permis une couverture maximale des corps thalamiques . Une stimulation DBS a été menée de telle sorte que le patient a été exposé à divers modèles de stimulation pour aider à identifier les réponses comportementales optimales. Environ 140 jours après le début de la stimulation, des changements qualitatifs de comportement sont apparus. Il y avait des périodes plus longues d'ouverture des yeux et des réponses accrues aux stimuli de commande ainsi que des scores plus élevés sur l'échelle de récupération du coma JFK (CRS). L'utilisation d'objets fonctionnels et la verbalisation intelligible ont également été observées. Les améliorations observées du niveau d'excitation, du contrôle moteur et de la cohérence du comportement pourraient être le résultat de l'activation directe des systèmes des ganglions corticaux frontaux et de la base qui ont été innervés par les neurones au sein des noyaux d'association thalamique. Ces neurones agissent comme un relais de communication clé et forment une voie entre les systèmes d'éveil du tronc cérébral et les régions du lobe frontal . Cette voie est cruciale pour de nombreuses fonctions exécutives telles que la mémoire de travail , la régulation de l'effort , l'attention sélective et la concentration .
Dans une autre étude de cas d'une femme de 50 ans qui présentait des symptômes compatibles avec le MCS, l'administration de zolpidem , un médicament hypnotique sédatif a amélioré de manière significative l'état de la patiente. Sans traitement, le patient présentait des signes de mutisme , des mouvements athétoïdes des extrémités et une dépendance complète pour tous les soins personnels. 45 minutes après l'administration de 5 à 10 mg de zolpidem, le patient a cessé les mouvements athétoïdes , a retrouvé la capacité de parler et a pu s'auto-alimenter. L'effet a duré 3 à 4 heures, après quoi elle est revenue à l'état antérieur. Les effets se sont répétés quotidiennement. Les TEP ont montré qu'après l'administration du zolpidem, il y avait une augmentation marquée du flux sanguin vers les zones du cerveau adjacentes ou éloignées des tissus endommagés. Dans ce cas, ces zones étaient les ipsilatérale hémisphères cérébraux et le cervelet . On pense que ces zones ont été inhibées par le site de la lésion via un mécanisme médié par le GABA et l'inhibition a été modifiée par le zolpidem qui est un agoniste du GABA . Le fait que le zolpidem soit un médicament sédatif qui induit le sommeil chez les personnes normales mais provoque l'éveil chez un patient MCS est paradoxal. Les mécanismes expliquant pourquoi cet effet se produit ne sont pas tout à fait clairs.
Il existe des preuves récentes que la stimulation transcrânienne à courant continu (tDCS), une technique qui fournit un petit courant électrique dans le cerveau avec des électrodes non invasives, peut améliorer l'état clinique des patients atteints de MCS. Dans une étude portant sur 10 patients présentant des troubles de la conscience (7 dans le VS, 3 dans le MCS), la tDCS a été appliquée pendant 20 minutes chaque jour pendant 10 jours, et a montré une amélioration clinique chez les 3 patients qui étaient dans le MCS, mais pas chez ceux avec VS. Ces résultats sont restés à 12 mois de suivi. Deux des patients du MCS qui avaient subi une agression cérébrale pendant moins de 12 mois ont repris conscience dans les mois suivants. L'un de ces patients a reçu une deuxième série de traitement tDCS 4 mois après son traitement initial, et a montré une nouvelle récupération et a repris conscience, sans changement de statut clinique entre les deux traitements. De plus, dans une étude croisée en double aveugle, contrôlée de manière fictive, il a été démontré que les effets immédiats d'une seule séance de tDCS améliorent temporairement l'état clinique de 13 patients sur 30 atteints de MCS, mais pas chez ceux atteints de VS.
Pronostic
L'une des caractéristiques déterminantes de l'état de conscience minimale est l'amélioration plus continue et les résultats significativement plus favorables après la blessure par rapport à l'état végétatif. Une étude a porté sur 100 patients souffrant de lésions cérébrales graves. Au début de l'étude, tous les patients étaient incapables de suivre les commandes de manière cohérente ou de communiquer de manière fiable. Ces patients ont reçu un diagnostic de MCS ou d'état végétatif sur la base des performances sur l' échelle de récupération du coma JFK et des critères de diagnostic pour le MCS tels que recommandés par le groupe de travail Aspen Consensus Conference. Les deux groupes de patients ont ensuite été séparés en ceux qui souffraient de lésions cérébrales traumatiques et ceux qui souffraient de lésions cérébrales non traumatiques ( anoxie , tumeur , hydrocéphalie , infection ). Les patients ont été évalués plusieurs fois sur une période de 12 mois après la blessure à l'aide de l'échelle d'évaluation du handicap (DRS) qui va d'un score de 30 = mort à 0 = aucun handicap. Les résultats montrent que les scores DRS pour les sous-groupes MCS ont montré la plus grande amélioration et ont prédit les résultats les plus favorables 12 mois après la blessure. Parmi les personnes diagnostiquées avec un MCS, les scores DRS étaient significativement plus bas pour ceux avec des lésions cérébrales non traumatiques par rapport aux patients en état végétatif avec une lésion cérébrale traumatique. Les scores DRS étaient également significativement inférieurs pour le groupe de lésions cérébrales non traumatiques MCS par rapport au groupe de lésions cérébrales traumatiques MCS. Des comparaisons par paires ont montré que les scores DRS étaient significativement plus élevés pour ceux qui souffraient de lésions cérébrales non traumatiques que pour ceux qui souffraient de lésions cérébrales traumatiques. Pour les patients en état végétatif, il n'y avait pas de différences significatives entre les patients présentant une lésion cérébrale non traumatique et ceux présentant des lésions cérébrales traumatiques. Sur les 100 patients étudiés, 3 patients se sont complètement rétablis (avaient un score DRS de 0). Ces 3 patients avaient reçu un diagnostic de MCS et avaient souffert de lésions cérébrales traumatiques.
En résumé, ceux qui ont un état de conscience minimale et des lésions cérébrales non traumatiques ne progresseront pas aussi bien que ceux qui ont des lésions cérébrales traumatiques, tandis que ceux qui sont en état végétatif ont une chance de récupération globalement inférieure à minimale.
En raison des différences majeures de pronostic décrites dans cette étude, il est donc crucial que le MCS soit diagnostiqué correctement. Un diagnostic erroné du MCS en tant qu'état végétatif peut entraîner de graves répercussions liées à la prise en charge clinique.
Histoire
Avant le milieu des années 1990, il y avait un manque de définitions opérationnelles disponibles pour les cliniciens et les chercheurs pour guider le diagnostic différentiel parmi les troubles de la conscience . En conséquence, les patients ont été regroupés en grandes catégories souvent basées sur la gravité de l'incapacité (par exemple, modérée, sévère, extrêmement sévère). Ces diagnostics ont été effectués sans tenir compte des différences notables dans les caractéristiques comportementales et pathologiques. Au cours d'une période de trois ans allant de 1994 à 1996, trois déclarations de position concernant les critères diagnostiques du trouble de la conscience ont été publiées. Les « aspects médicaux de l' état végétatif persistant » ont été publiés par l' American Academy of Neurology (AAN) en 1994. En 1995, « Recommendations for Use of Uniform Nomenclature Pertinent to Patients With Severe Alterations in Consciousness » a été publié par le Congrès américain de Médecine de réadaptation (ACRM). En 1996, le « Groupe de travail international sur la gestion de l'état végétatif : rapport de synthèse » a été publié par un groupe de délégués internationaux de la neurologie , de la rééducation , de la neurochirurgie et de la neuropsychologie . Cependant, comme les critères de diagnostic étaient publiés indépendamment les uns des autres, les recommandations finales différaient grandement les unes des autres. Le groupe de travail Aspen Neurobehavioral Work-group a été convoqué pour explorer les causes sous-jacentes de ces disparités. En fin de compte, le groupe de travail Aspen a fourni une déclaration de consensus concernant les définitions et les critères de diagnostic du trouble de la conscience qui incluent l' état végétatif (VS) et l'état de conscience minimale (MCS).
Questions éthiques
L'une des principales préoccupations éthiques concernant les patients atteints de lésions cérébrales graves est leur incapacité à communiquer. Par définition, les patients inconscients ou peu conscients sont incapables de donner le consentement éclairé requis pour participer à la recherche clinique. En règle générale, l'approbation écrite est obtenue des membres de la famille ou des représentants légaux. L'incapacité d'obtenir un consentement éclairé a conduit à ce que de nombreuses recherches se voient refuser des subventions, l'approbation du comité d'éthique ou la publication de la recherche. Cela expose les patients dans ces conditions à un risque de se voir refuser un traitement qui pourrait leur sauver la vie.
Le droit de mourir
Le droit de mourir chez les patients atteints de troubles cognitifs sévères s'est développé au fil du temps en raison de leur état neurologique grave et de la futilité perçue de la poursuite du traitement. De tels cas ont été vigoureusement débattus dans le passé, comme dans le cas de Terri Schiavo qui a été diagnostiqué avec un état végétatif persistant. Dans le cas des patients en état de conscience minimale, ils ne sont ni inconscients de façon permanente ni nécessairement irrémédiablement endommagés. Ainsi, ces patients justifient une évaluation supplémentaire. D'un côté, certains soutiennent que le fait d'envisager la possibilité d'une intervention chez certains patients peut éroder l'obligation morale du « droit de mourir ». Inversement, on craint également que les gens associent les attitudes de personnes plus fonctionnelles dans un état de conscience minimale à des personnes dans un état végétatif persistant, minimisant ainsi la valeur de leur vie.
La régulation nihilisme thérapeutique
À l'heure actuelle, l'aversion au risque domine le paysage éthique lorsque la recherche implique des personnes dont les capacités de prise de décision sont altérées. Les craintes de l'aventurisme thérapeutique ont conduit à une vision disproportionnée de la sous-estimation des avantages potentiels et à une surestimation des risques. Ainsi, la reconnaissance de cette distorsion est importante afin de calculer le bon équilibre entre la protection des populations vulnérables qui ne peuvent pas fournir un consentement autonome et les essais cliniques potentiellement réparateurs.
Les références
Liens externes
| Classification |
|---|


