Tachycardie par réentrée nodale AV - AV nodal reentrant tachycardia
| Tachycardie par réentrée nodale AV | |
|---|---|
| Autres noms | Tachycardie par réentrée auriculo-ventriculaire-ganglionnaire |
 | |
| Un exemple de tracé ECG typique d'une tachycardie par réentrée nodale AV rare. Surlignée en jaune est l'onde P qui tombe après le complexe QRS. | |
| Spécialité | Cardiologie |
| Symptômes | Palpitations, oppression thoracique, pulsation du cou |
| Méthode de diagnostic | électrocardiogramme , étude électrophysiologique |
| Diagnostic différentiel | Tachycardie auriculo - ventriculaire réentrée , tachycardie auriculaire focale , jonctionnelle tachycardie extra - utérine |
| Traitement | manœuvres vagales, adénosine , ablation |
| Des médicaments | l' adénosine, des antagonistes des canaux calciques , les bêta - bloquants , la flécaïnide |
La tachycardie par réentrée nodale AV ( AVNRT ) est un type de rythme cardiaque rapide anormal . Il s'agit d'un type de tachycardie supraventriculaire (TSV), ce qui signifie qu'elle provient d'un emplacement dans le cœur au-dessus du faisceau de His . La tachycardie par réentrée ganglionnaire AV est la tachycardie supraventriculaire régulière la plus fréquente. Elle est plus fréquente chez les femmes que chez les hommes (environ 75 % des cas surviennent chez les femmes). Le symptôme principal est les palpitations . Le traitement peut consister en des manœuvres physiques spécifiques , des médicaments ou, rarement, une cardioversion synchronisée . Des crises fréquentes peuvent nécessiter une ablation par radiofréquence , dans laquelle le tissu anormalement conducteur dans le cœur est détruit.
L'AVNRT se produit lorsqu'un circuit réentrant se forme à l'intérieur ou juste à côté du nœud auriculo - ventriculaire . Le circuit implique généralement deux voies anatomiques : la voie rapide et la voie lente, toutes deux situées dans l' oreillette droite . La voie lente (qui est généralement ciblée pour l'ablation) est située en dessous et légèrement en arrière du nœud AV, suivant souvent le bord antérieur du sinus coronaire . La voie rapide est généralement située juste au-dessus et en arrière du nœud AV. Ces voies sont formées à partir de tissus qui se comportent beaucoup comme le nœud AV, et certains auteurs les considèrent comme faisant partie du nœud AV.
Les voies rapides et lentes ne doivent pas être confondues avec les voies accessoires qui donnent lieu au syndrome de Wolff-Parkinson-White (syndrome WPW) ou à la tachycardie auriculo - ventriculaire alternative (AVRT). Dans l'AVNRT, les voies rapides et lentes sont situées dans l'oreillette droite à proximité ou à l'intérieur du nœud AV et présentent des propriétés électrophysiologiques similaires au tissu nodal AV. Les voies accessoires qui donnent lieu au syndrome de WPW et à l'AVRT sont localisées dans les anneaux valvulaires auriculo - ventriculaires . Ils fournissent une connexion directe entre les oreillettes et les ventricules et ont des propriétés électrophysiologiques similaires à celles du tissu cardiaque musculaire des ventricules cardiaques.
Signes et symptômes
Le principal symptôme de l'AVNRT est le développement soudain de palpitations rapides et régulières. Ces palpitations peuvent être associées à une sensation de flottement dans le cou, causée par une contraction quasi simultanée des oreillettes et des ventricules contre une valve tricuspide fermée conduisant à la transmission de la pression ou de la contraction auriculaire vers l'arrière dans le système veineux. La fréquence cardiaque rapide peut entraîner des sentiments d'anxiété et peut donc être confondue avec des attaques de panique. Dans certains cas, l'apparition du cœur rapide est associée à une brève baisse de la pression artérielle . Lorsque cela se produit, une personne peut ressentir des étourdissements ou perdre rarement conscience (évanouissement). Une personne atteinte d' une maladie coronarienne sous-jacente (rétrécissement des artères du cœur par l' athérosclérose ) qui a un rythme cardiaque très rapide peut ressentir une douleur thoracique semblable à l' angine de poitrine ; cette douleur ressemble à une bande ou à une pression autour de la poitrine et irradie souvent vers le bras gauche et l'angle de la mâchoire gauche.
Les symptômes surviennent souvent sans déclencheur spécifique, bien que certains constatent que leurs palpitations surviennent souvent après avoir soulevé des objets lourds ou se sont penchés en avant. L'apparition des palpitations est soudaine, avec une accélération de la fréquence cardiaque survenant en un seul battement, et peut être précédée d'une sensation du cœur qui saute un battement. Le cœur peut continuer à s'emballer pendant des minutes ou des heures, mais la fin de l'arythmie est aussi rapide que son apparition.
Au cours de l'AVNRT, la fréquence cardiaque se situe généralement entre 140 et 280 battements par minute. Une inspection minutieuse du cou peut révéler une pulsation de la veine jugulaire sous la forme d'« ondes A de canon » lorsque l'oreillette droite se contracte contre une valve tricuspide fermée.
Mécanismes
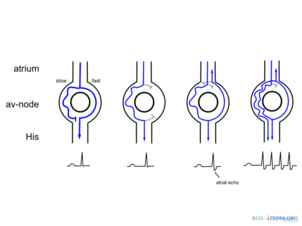
Le mécanisme fondamental de l'AVNRT est un circuit réentrant dans le nœud auriculo-ventriculaire. Cela peut prendre plusieurs formes. L'AVNRT "typique", "commun" ou "lent-rapide" utilise la voie nodale AV lente pour conduire vers le ventricule (la branche antérograde du circuit) et la voie nodale AV rapide pour conduire vers les oreillettes (la branche rétrograde) . Le circuit réentrant peut être inversé de telle sorte que la voie nodale AV rapide est le membre antérograde et la voie nodale AV lente est le membre rétrograde, appelé AVNRT « atypique », « rare » ou « rapide-lent ». L'AVNRT atypique peut également utiliser la voie nodale AV lente en tant que membre antérograde et les fibres auriculaires gauches qui s'approchent du nœud AV du côté gauche du septum inter-auriculaire en tant que membre rétrograde, et est parfois appelée AVNRT « lent-lent » .
AVNRT typique
Dans l'AVNRT typique, la conduction antérograde se fait par la voie lente et la conduction rétrograde se fait par la voie rapide (AVNRT « lent-rapide »).
Comme la conduction rétrograde se fait par voie rapide, la stimulation des oreillettes (qui produit l'onde P inversée) se produit très peu de temps après la stimulation des ventricules (qui provoque le complexe QRS). En conséquence, le temps entre le complexe QRS et l'onde P (l'intervalle RP) est court, moins de 50 % du temps entre les complexes QRS consécutifs. L'intervalle RP est souvent si court que les ondes P inversées peuvent ne pas être vues sur l' électrocardiogramme de surface (ECG) car elles sont enfouies dans ou immédiatement après les complexes QRS, apparaissant comme une onde "pseudo R prime" dans la dérivation V 1 ou un Onde "pseudo S" dans les dérivations inférieures.
AVNRT atypique
Dans l'AVNRT atypique, la conduction antérograde se fait par voie rapide et la conduction rétrograde se fait par voie lente (AVNRT « rapide-lente »).
De multiples voies lentes peuvent exister de sorte que la conduction antérograde et rétrograde se déroule sur des voies lentes. (AVNRT « lent-lent »). Étant donné que la conduction rétrograde se fait par la voie lente, la stimulation des oreillettes sera retardée par le tissu à conduction lente et produira généralement une onde P inversée qui tombe après le complexe QRS sur l'ECG de surface.
Diagnostic
Si les symptômes sont présents pendant que la personne reçoit des soins médicaux (par exemple, dans un service d'urgence), un ECG peut montrer des changements typiques qui confirment le diagnostic, c'est-à-dire une durée QRS < 120 ms, à moins qu'un bloc cardiaque ne soit suspecté. Si les palpitations sont récurrentes, un médecin peut demander un moniteur Holter (enregistreur ECG portable et portable). Encore une fois, cela montrera le diagnostic si l'enregistreur est connecté au moment des symptômes. Dans de rares cas, des épisodes de palpitations invalidants mais peu fréquents peuvent nécessiter l'insertion d'un petit appareil sous la peau qui enregistre en continu l'activité cardiaque (un enregistreur à boucle implantable). Toutes ces technologies basées sur l' ECG permettent également de faire la distinction entre l' AVNRT et d' autres rythmes cardiaques rapides anormaux tels que la fibrillation auriculaire , le flutter auriculaire , la tachycardie sinusale , la tachycardie ventriculaire et les tachyarythmies liées au syndrome de Wolff-Parkinson-White , qui peuvent toutes présenter des symptômes qui sont similaire à AVNRT.
Les tests sanguins couramment effectués chez les personnes souffrant de palpitations sont :
- tests de la fonction thyroïdienne (TFT) - une thyroïde hyperactive augmente le risque d'AVNRT
- électrolytes - des troubles du potassium , du calcium et du magnésium peuvent prédisposer à l'AVNRT
- marqueurs cardiaques – si l'on craint qu'un infarctus du myocarde (crise cardiaque) se soit produit en tant que cause ou à la suite de l'AVNRT ; ce n'est généralement le cas que si le patient a ressenti des douleurs thoraciques
Traitement
Les traitements de l'AVNRT visent à mettre fin aux épisodes de tachycardie et à prévenir la survenue d'autres épisodes à l'avenir. Ces traitements comprennent des manœuvres physiques, des médicaments et des procédures invasives telles que l'ablation.
Arrêt de l'arythmie

Un épisode de tachycardie supraventriculaire dû à l'AVNRT peut être interrompu par toute action qui bloque temporairement le nœud AV . Certaines des personnes atteintes d'AVNRT peuvent être en mesure d'arrêter leur attaque en utilisant des manœuvres physiques qui augmentent l'activité du nerf vague sur le cœur, en particulier sur le nœud auriculo - ventriculaire . Ces manœuvres comprennent le massage du sinus carotidien (pression sur le sinus carotidien dans le cou) et la manœuvre de Valsalva (augmentation de la pression dans la poitrine en essayant d'expirer contre une voie aérienne fermée en appuyant ou en retenant sa respiration).
Les médicaments qui ralentissent ou arrêter brièvement conduction électrique à travers le noeud AV peut mettre fin à TRINAV, y compris l' adénosine , les bêta - bloquants , ou non-dihydropyridine bloqueurs des canaux calciques (tels que le vérapamil ou le diltiazem ). L'adénosine et les bêtabloquants peuvent provoquer un resserrement des voies respiratoires et sont donc utilisés avec prudence chez les personnes asthmatiques . Les médicaments moins couramment utilisés à cette fin comprennent les médicaments antiarythmiques tels que le flécaïnide ou l' amiodarone .
Si la fréquence cardiaque rapide est mal tolérée (par exemple, le développement de symptômes d' insuffisance cardiaque , d'hypotension artérielle ou de coma ), alors l'AVNRT peut être interrompu électriquement à l'aide d'une cardioversion . Dans cette procédure, après l'administration d'un sédatif puissant ou d' un anesthésique général , un choc électrique est appliqué au cœur pour rétablir un rythme normal.
Prévention des arythmies
Bien qu'un traitement préventif puisse être très utile pour arrêter les symptômes désagréables associés à l'AVNRT, car cette arythmie est une affection bénigne, un traitement préventif n'est pas essentiel. Certains de ceux qui choisissent de ne pas suivre de traitement supplémentaire finiront par devenir asymptomatiques. Ceux qui souhaitent suivre un traitement supplémentaire peuvent choisir de prendre des médicaments antiarythmiques à long terme. Les médicaments de première intention sont des antagonistes des canaux calciques et des bêta-bloquants, avec des agents de deuxième intention comprenant le flécaïnide, l'amiodarone et parfois la digoxine . Ces médicaments sont modérément efficaces pour prévenir d'autres épisodes, mais doivent être pris à long terme.
Alternativement, une procédure invasive appelée étude électrophysiologique (EP) et ablation par cathéter peut être utilisée pour confirmer le diagnostic et potentiellement offrir un remède. Cette procédure consiste à introduire des fils ou des cathéters dans le cœur par une veine de la jambe . La pointe de l'un de ces cathéters peut être utilisée pour chauffer ou geler la voie lente du nœud AV, détruisant sa capacité à conduire des impulsions électriques et empêchant l'AVNRT. Les risques et les avantages sont pesés avant que cela ne soit effectué. L'ablation par cathéter de la voie lente, si elle est réalisée avec succès, peut potentiellement guérir l'AVNRT avec des taux de réussite > 95 %, contrebalancée par un faible risque de complications, notamment l'endommagement du nœud AV et l'utilisation ultérieure d'un stimulateur cardiaque .
Les références
Liens externes
| Classification | |
|---|---|
| Ressources externes |