Hépatite auto-immune - Autoimmune hepatitis
| Hépatite auto-immune | |
|---|---|
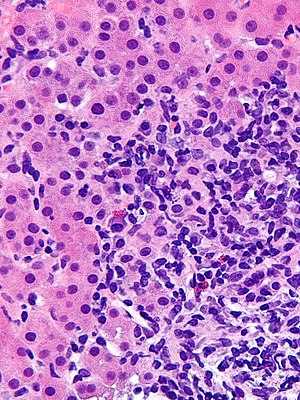 | |
| Micrographie montrant une hépatite d'interface lymphoplasmocytaire - la constatation histomorphologique caractéristique d'une hépatite auto-immune. Biopsie du foie . Tache H&E . | |
| Spécialité |
Gastro - entérologie , hépatologie |
| Symptômes | Souvent asymptomatique , fatigue , douleur abdominale supérieure droite , anorexie , nausées , ictère , douleurs articulaires , éruption cutanée |
| Début habituel | 40-50 ans |
| Les types | Type 1, type 2, type 3, séronégatif |
| Facteurs de risque | Sexe féminin, maladie auto-immune supplémentaire |
| Méthode de diagnostic | Biopsie du foie |
| Diagnostic différentiel |
Cholangite biliaire primitive Cholangite sclérosante primitive |
| Traitement | Prednisone , Azathioprine |
| La fréquence | Incidence 1 à 2 pour 100 000 par an Prévalence 10 à 20 pour 100 000 |
L'hépatite auto-immune , anciennement appelée hépatite lupoïde , est une maladie chronique et auto-immune du foie qui survient lorsque le système immunitaire de l'organisme attaque les cellules du foie , provoquant une inflammation du foie. Les symptômes initiaux courants comprennent de la fatigue ou des douleurs musculaires ou des signes d' inflammation aiguë du foie, notamment de la fièvre, une jaunisse et des douleurs abdominales dans le quadrant supérieur droit. Les personnes atteintes d'hépatite auto-immune ne présentent souvent aucun symptôme initial et la maladie est détectée par des tests anormaux de la fonction hépatique .
Une présentation anormale des récepteurs du CMH de classe II à la surface des cellules hépatiques, probablement due à une prédisposition génétique ou à une infection hépatique aiguë , provoque une réponse immunitaire à médiation cellulaire contre le foie de l'organisme, entraînant une hépatite auto-immune. Cette réponse immunitaire anormale entraîne une inflammation du foie, qui peut entraîner d'autres symptômes et complications tels que la fatigue et la cirrhose . La maladie peut survenir dans n'importe quel groupe ethnique et à tout âge, mais est le plus souvent diagnostiquée chez des patients âgés de 40 à 50 ans.
Signes et symptômes
L'hépatite auto-immune peut se présenter totalement asymptomatique (12 à 35 % des cas), avec des signes d'hépatopathie chronique, voire d'insuffisance hépatique aiguë voire fulminante.
Les personnes présentent généralement un ou plusieurs symptômes non spécifiques, parfois de longue durée, tels que fatigue, mauvais état de santé général, léthargie, perte de poids, douleur légère au quadrant supérieur droit, malaise, anorexie, nausée, ictère ou douleurs articulaires ( arthralgie ), affectant particulièrement les petites articulations. Rarement, une éruption cutanée ou une fièvre inexpliquée peuvent apparaître. Chez la femme, l'absence de menstruation ( aménorrhée ) est une caractéristique fréquente. L'examen physique peut être normal, mais il peut également révéler des signes et des symptômes d'une maladie chronique du foie. De nombreuses personnes n'ont que des anomalies de laboratoire comme présentation initiale, comme une augmentation inexpliquée des transaminases et sont diagnostiquées lors d'une évaluation pour d'autres raisons. D'autres ont déjà développé une cirrhose au moment du diagnostic. Il est à noter que la phosphatase alcaline et la bilirubine sont généralement normales.
L'hépatite auto-immune apparaît fréquemment associée à d'autres affections auto-immunes, principalement la maladie cœliaque , la vascularite et la thyroïdite auto-immune .
Causer
60% des patients ont une hépatite chronique qui peut ressembler à une hépatite virale, mais sans preuve sérologique d'une infection virale . La maladie est fortement associée aux auto-anticorps anti- muscle lisse . Il n'y a actuellement aucune preuve concluante quant à une cause spécifique.
Diagnostic
Le diagnostic d'hépatite auto-immune est mieux réalisé avec une combinaison de résultats cliniques, de laboratoire et histologiques après avoir exclu d'autres facteurs étiologiques (par exemple, maladies du foie virales [comme le virus d'Epstein-Barr], héréditaires, métaboliques, cholestatiques et induites par les médicaments) . L'exigence d'un examen histologique nécessite une biopsie du foie , généralement réalisée avec une aiguille par voie percutanée , pour fournir du tissu hépatique.
Auto-anticorps
Un certain nombre d'anticorps spécifiques trouvés dans le sang ( anticorps antinucléaires (ANA), anticorps anti-muscle lisse (SMA), anticorps microsomaux rénaux anti-foie (LKM-1, LKM-2, LKM-3), anti antigène hépatique soluble ( SLA), l' antigène du foie et de pancréas (LP), et un anticorps anti-mitochondrial (AMA)) sont d'utilisation, comme cela est de trouver une augmentation des immunoglobulines G niveau. La présence d' anticorps anti-mitochondries est plus évocatrice d' une cholangite biliaire primitive . L'hypergammaglobulinémie a également une valeur diagnostique.
Histologie
Les caractéristiques histologiques en faveur d'un diagnostic d'hépatite auto-immune comprennent :
- Un infiltrat inflammatoire mixte centré sur le tractus porte
- L'infiltrat inflammatoire peut rompre l'interface entre le tractus porte et le parenchyme hépatique : ce qu'on appelle l'hépatite d'interface
- La cellule la plus nombreuse dans l'infiltrat est la cellule T CD4-positive .
- Des cellules plasmatiques peuvent être présentes dans l'infiltrat. Ceux-ci sont majoritairement sécrétants d'IgG.
- Des éosinophiles peuvent être présents dans l'infiltrat.
- Empéripolèse, où il y a pénétration d'une cellule à travers une autre, dans l'infiltrat inflammatoire
- Degrés variables de nécrose des hépatocytes périportaux .
- Dans les cas plus graves, la nécrose peut devenir confluente avec la formation de ponts nécrotiques entre les veines centrales.
- L' apoptose des hépatocytes se manifeste par des acidophiles ou des corps apoptotiques.
- Rosettes d'hépatocytes en régénération.
- Tout degré de fibrose, de zéro à une cirrhose avancée
- Inflammation biliaire sans destruction des cellules épithéliales biliaires dans une minorité de cas.
Cotation diagnostique
L'opinion d'experts a été résumée par l'International Autoimmune Hepatitis Group, qui a publié des critères qui utilisent des données cliniques, de laboratoire et histologiques qui peuvent être utilisées pour aider à déterminer si un patient a une hépatite auto-immune. Un calculateur basé sur ces critères est disponible en ligne.
Chevauchement
Une présentation chevauchante avec une cholangite biliaire primitive et une cholangite sclérosante primitive a été observée.
Classification
Quatre sous-types d'hépatite auto-immune sont reconnus, mais l'utilité clinique de distinguer les sous-types est limitée.
- Type 1 AIH. ANA et SMA positifs, immunoglobuline G élevée (forme classique, répond bien aux stéroïdes à faible dose);
- Type 2 AIH. LKM-1 positif (généralement des filles et des adolescentes ; la maladie peut être grave), LKM-2 ou LKM-3 ;
- Type 3 AIH. Anticorps positifs contre l'antigène hépatique soluble (ce groupe se comporte comme le groupe 1) (anti-SLA, anti-LP)
- AIH sans auto-anticorps détecté (~ 20%) (d'une validité/importance discutable)
Traitement
Le traitement peut impliquer la prescription de glucocorticoïdes immunosuppresseurs tels que la prednisone , avec ou sans azathioprine , et une rémission peut être obtenue dans 60 à 80 % des cas, bien que beaucoup finiront par connaître une rechute . Il a été démontré que le budésonide est plus efficace pour induire une rémission que la prednisone et entraîne moins d'effets indésirables. Les personnes atteintes d' hépatite auto-immune qui ne répondent pas aux glucocorticoïdes et à l' azathioprine peuvent recevoir d' autres immunosuppresseurs comme le mycophénolate , la ciclosporine , le tacrolimus , le méthotrexate , etc . Une transplantation hépatique peut être nécessaire si les patients ne répondent pas au traitement médicamenteux ou lorsque les patients présentent une insuffisance hépatique fulminante .
Pronostic
L'hépatite auto-immune n'est pas une maladie bénigne. Malgré une bonne réponse initiale à l'immunosuppression, des études récentes suggèrent que l'espérance de vie des patients atteints d'hépatite auto-immune est inférieure à celle de la population générale. De plus, la présentation et la réponse au traitement semblent différer selon la race. Par exemple, les Afro-Américains semblent présenter une maladie plus agressive qui est associée à de pires résultats. En l'absence de traitement, le taux de mortalité de l'hépatite auto-immune sévère peut atteindre 40 pour cent.
Les résultats de la greffe du foie sont généralement favorables, avec une survie à cinq ans supérieure à 80 pour cent. Il existe des preuves solides que les patients atteints d'hépatite auto-immune peuvent développer des troubles de santé mentale comme la schizophrénie et le trouble bipolaire plus tard dans leur vie.
Épidémiologie
L'hépatite auto-immune a une incidence de 1 à 2 pour 100 000 par an et une prévalence de 10 à 20 pour 100 000. Comme pour la plupart des autres maladies auto-immunes , elle touche beaucoup plus les femmes que les hommes (70%).
La maladie peut survenir dans n'importe quel groupe ethnique et à tout âge, mais est le plus souvent diagnostiquée chez des patients âgés de 40 à 50 ans.
Histoire
L'hépatite auto-immune était auparavant appelée hépatite « lupoïde ». Il a été décrit à l'origine au début des années 1950.
La plupart des patients ont une maladie auto-immune associée telle que le lupus érythémateux disséminé. Ainsi, son nom était auparavant l'hépatite lupoïde.
Parce que la maladie a de multiples formes différentes et n'est pas toujours associée au lupus érythémateux disséminé, l'hépatite lupoïde n'est plus utilisée. Le nom actuel est actuellement l'hépatite auto-immune (HAI).
Les références
Liens externes
| Classification | |
|---|---|
| Ressources externes |
