Médicament imide immunomodulateur - Immunomodulatory imide drug
| Imide immunomodulateur | |
|---|---|
| Classe de médicament | |
 Thalidomide
| |
| Identifiants de classe | |
| Utilisation | Erythème noueux lépreux , myélome multiple , syndrome myélodysplasique , leucémie myéloïde aiguë et autres affections immunologiques |
| code ATC | L04AX |
| Cible biologique | TNF , IL-6 , VEGF , NF-kB , etc. |
| Donnée clinique | |
| Drugs.com | Classes de médicaments |
| Dans Wikidata | |
Les imides immunomodulateurs ( IMiDs ) sont une classe de médicaments immunomodulateurs (médicaments qui ajustent les réponses immunitaires ) contenant un groupe imide . La classe IMiD comprend la thalidomide et ses analogues ( lénalidomide , pomalidomide et iberdomide . Ces médicaments peuvent également être appelés « modulateurs de Cereblon ». Cereblon (CRBN) est la protéine ciblée par cette classe de médicaments.
Le nom "IMiD" fait allusion à la fois à "IMD" pour "médicament immunomodulateur" et aux formes imide , imido- , imid- et imid .
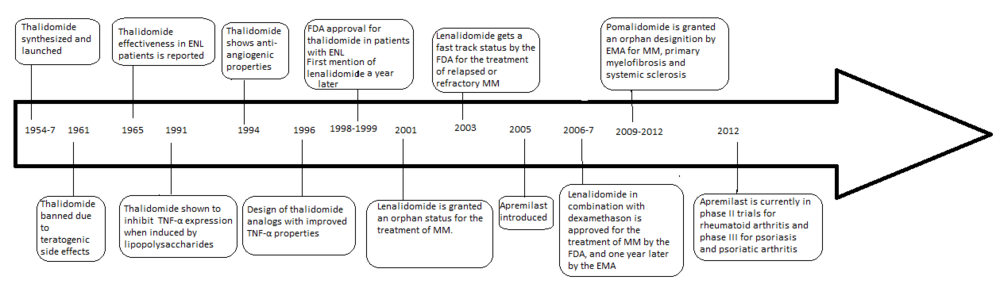
Le développement d'analogues de la thalidomide a été précipité par la découverte des propriétés anti-angiogéniques et anti-inflammatoires du médicament, offrant un nouveau moyen de lutter contre le cancer ainsi que certaines maladies inflammatoires après son interdiction en 1961. Les problèmes liés à la thalidomide comprenaient ; effets secondaires tératogènes, incidence élevée d'autres effets indésirables, faible solubilité dans l'eau et mauvaise absorption par les intestins.
En 1998, la thalidomide a été approuvée par la Food and Drug Administration (FDA) des États-Unis pour une utilisation dans le myélome multiple (MM) nouvellement diagnostiqué dans le cadre d'une réglementation stricte. Cela a conduit au développement d'un certain nombre d' analogues avec moins d' effets secondaires et une puissance accrue, notamment le lénalidomide et le pomalidomide , qui sont actuellement commercialisés et fabriqués par Celgene .
Histoire
Thalidomide a été initialement publié en République fédérale d'Allemagne ( Allemagne de l'Ouest) sous le label de Contergan le 1er octobre 1957 par Chemie Grünenthal (maintenant Grünenthal ). Le médicament était principalement prescrit comme sédatif ou hypnotique, mais il était également utilisé comme antiémétique pour les nausées matinales chez les femmes enceintes. Le médicament a été interdit en 1961 après que ses propriétés tératogènes aient été observées. Les problèmes avec la thalidomide étaient, outre les effets secondaires tératogènes, à la fois une incidence élevée d'autres effets indésirables ainsi qu'une faible solubilité dans l'eau et une faible absorption par les intestins . Les effets indésirables comprennent la neuropathie périphérique chez la grande majorité des patients, la constipation , la thromboembolie ainsi que des complications dermatologiques .
Quatre ans après que la thalidomide a été retirée du marché pour sa capacité à induire de graves malformations congénitales, ses propriétés anti-inflammatoires ont été découvertes lorsque des patients souffrant d' érythème noueux lépreux (ENL) ont utilisé la thalidomide comme sédatif et il a réduit à la fois les signes cliniques et les symptômes de la maladie. Il a été découvert que la thalidomide inhibe le facteur de nécrose tumorale alpha (TNF-a) en 1991 (5a Sampaio, Sarno, Galilly Cohn et Kaplan, JEM 173 (3) 699-703, 1991). Le TNF-α est une cytokine produite par les macrophages du système immunitaire, et également un médiateur de la réponse inflammatoire. Ainsi le médicament est efficace contre certaines maladies inflammatoires telles que l'ENL (6a Sampaio, Kaplan, Miranda, Nery..... JID 168 (2) 408-414 2008). En 1994, la thalidomide s'est avérée avoir une activité anti-angiogénique et anti-tumorale qui a propulsé le lancement d'essais cliniques pour le cancer, y compris le myélome multiple. La découverte des activités anti-inflammatoires, anti-angiogéniques et antitumorales de la thalidomide a accru l'intérêt d'autres recherches et de la synthèse d'analogues plus sûrs.
Le lénalidomide est le premier analogue de la thalidomide commercialisé. Il est considérablement plus puissant que son médicament parent avec seulement deux différences au niveau moléculaire, avec un groupe amino ajouté à la position 4 du cycle phtaloyle et l'élimination d'un groupe carbonyle du cycle phtaloyle. Le développement du lénalidomide a commencé à la fin des années 1990 et les essais cliniques du lénalidomide ont commencé en 2000. En octobre 2001, le lénalidomide a obtenu le statut d'orphelin pour le traitement du MM. À la mi-2002, il est entré en phase II et au début de 2003 en phase III. En février 2003, la FDA a accordé le statut accéléré au lénalidomide pour le traitement du MM en rechute ou réfractaire. En 2006, il a été approuvé pour le traitement du MM avec la dexaméthasone et en 2007 par l'Agence européenne des médicaments (EMA). En 2008, un essai de phase II a observé une efficacité dans le traitement du lymphome non hodgkinien .
Le pomalidomide (3-aminothalidomide) a été le deuxième analogue de la thalidomide à entrer en clinique, étant plus puissant que ses deux prédécesseurs. Rapporté pour la première fois en 2001, le pomalidomide a été noté pour inhiber directement la prolifération des cellules myélomateuses et ainsi inhiber le MM à la fois sur les compartiments tumoraux et vasculaires. Cette double activité du pomalidomide le rend plus efficace que le thalidomide à la fois in vitro et in vivo . Cet effet n'est pas lié à l'inhibition du TNF-α puisque de puissants inhibiteurs du TNF-α tels que le rolipram et la pentoxifylline n'ont pas inhibé la croissance des cellules myélomateuses ni l'angiogenèse. Une régulation à la hausse de l'interféron gamma, de l'IL-2 et de l'IL-10 a été rapportée pour le pomalidomide et pourrait contribuer à ses activités anti-angiogéniques et anti-myélome.
Développement
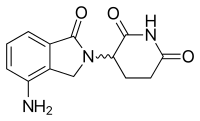
La molécule de thalidomide est un dérivé synthétique de l'acide glutamique et se compose d'un cycle glutarimide et d'un cycle phtaloyle (Figure 5). Son nom IUPAC est 2-(2,6-dioxopipéridin-3-yl)isoindole-1,3-dione et il a un centre chiral. développement. Le développement clinique a conduit à la découverte de nouveaux analogues qui s'efforçaient d'améliorer les activités et de réduire les effets secondaires.
Cliniquement, la thalidomide a toujours été utilisée comme racémate . En général , le S - isomère est associé aux effets tératogènes infâmes de la thalidomide et la R Isomère est dépourvu des propriétés tératogènes , mais convoie les effets sédatifs, mais ce point de vue est très débattue et il a été soutenu que le modèle animal que ces différents R - et des effets S ont été observés dans n'était pas sensible aux effets tératogènes de la thalidomide. Des rapports ultérieurs chez le lapin, qui est une espèce sensible, ont dévoilé des effets tératogènes des deux isomères. De plus, il a été démontré que les énantiomères de la thalidomide sont interconversés in vivo en raison de l'hydrogène chiral acide dans le centre asymétrique (illustré, pour l'analogue EM-12, sur la figure 3), de sorte que le plan d'administrer un seul énantiomère purifié pour éviter l'effet tératogène les effets seront probablement vains.
Développement du lénalidomide et du pomalidomide
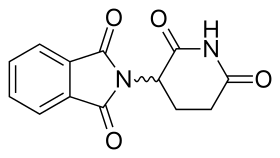
L'un des analogues intéressants a été obtenu par remplacement par l'isoindolinone du cycle phtaloyle. On lui a donné le nom EM-12 (Figure 3). Ce remplacement a été pensé pour augmenter la biodisponibilité de la substance en raison d'une stabilité accrue. La molécule a été signalée comme étant un agent tératogène encore plus puissant que la thalidomide chez le rat, le lapin et le singe. De plus, ces analogues sont des inhibiteurs plus puissants de l'angiogenèse que la thalidomide. De plus, l'amino-thalidomide et l'amino-EM-12 étaient de puissants inhibiteurs du TNF-α. Ces deux analogues ont plus tard reçu le nom de lénalidomide, qui est l'analogue aminé EM-12, et de pomalidomide, l'analogue aminé de la thalidomide.
Usage médical
L'utilisation principale des IMiD en médecine est dans le traitement des cancers et des maladies auto-immunes (y compris celle qui est une réponse à l'infection lèpre ). Les indications pour ces agents qui ont reçu l'approbation réglementaire comprennent :
- Syndrome myélodysplasique , un état précurseur de la leucémie myéloïde aiguë
- Erythème noueux , une complication de la lèpre
- Le myélome multiple
Les indications hors AMM pour lesquelles ils semblent des traitements prometteurs incluent :
- lymphome de Hodgkin
- Amylose associée aux chaînes légères (AL)
- Myélofibrose primitive (CMP)
- Leucémie myéloïde aiguë (LAM)
- Cancer de la prostate
- Carcinome rénal métastatique (mRCC)
Thalidomide
La thalidomide a été approuvée par la FDA pour l'ENL et le MM en association avec la dexaméthasone . L'EMA l'a également approuvé pour traiter le MM en association avec la prednisone et/ou le melphalan . Les indications orphelines de la FDA comprennent la maladie du greffon contre l'hôte , l'infection mycobactérienne, les ulcères aphteux récurrents , la stomatite aphteuse récurrente sévère , les tumeurs malignes primaires du cerveau, le syndrome cachectique associé au SIDA, la maladie de Crohn, le sarcome de Kaposi , le syndrome myélodysplasique et la transplantation de cellules souches hématopoïétiques .
Lénalidomide
Le lénalidomide est approuvé dans près de 70 pays, en association avec la dexaméthasone pour le traitement des patients atteints de MM ayant reçu au moins un traitement antérieur. Les indications orphelines comprennent le lymphome diffus à grandes cellules B , la leucémie lymphoïde chronique et le lymphome à cellules du manteau . Le lénalidomide est également approuvé pour l' anémie dépendante des transfusions due à des syndromes myélodysplasiques à risque faible ou intermédiaire 1 associés à une anomalie cytogénétique de délétion 5q avec ou sans anomalies cytogénétiques supplémentaires aux États-Unis, au Canada, en Suisse, en Australie, en Nouvelle-Zélande, en Malaisie, en Israël et en Suisse. plusieurs pays d'Amérique latine, tandis que la demande d'autorisation de mise sur le marché est actuellement en cours d'évaluation dans plusieurs autres pays. De nombreux essais cliniques sont déjà en cours ou en cours pour explorer d'autres utilisations du lénalidomide, seul ou en combinaison avec d'autres médicaments. Certaines de ces indications comprennent la leucémie myéloïde aiguë , le lymphome folliculaire , le lymphome de MALT , Waldenström , le lupus érythémateux , le lymphome de Hodgkin , le syndrome myélodysplasique et plus.
Pomalidomide
Le pomalidomide a été soumis à l'approbation de la FDA le 26 avril 2012 et le 21 juin, il a été annoncé que le médicament ferait l'objet d'un examen standard de la FDA. Une demande d'autorisation de mise sur le marché a été déposée auprès de l'EMA le 21 juin 2012, où une décision pourrait intervenir dès début 2013. L'EMA a déjà accordé au pomalidomide une désignation orpheline pour la myélofibrose primaire , le MM, la sclérose systémique , la post- polycythémie et la myélofibrose post-thrombocytémie essentielle.
Effets indésirables
Les principales toxicités des IMiD approuvés sont la neuropathie périphérique , la thrombocytopénie , l' anémie et la thromboembolie veineuse . Il peut y avoir un risque accru de tumeurs malignes secondaires, en particulier de leucémie myéloïde aiguë chez les personnes recevant des IMiD.
Tératogénicité
La tératogénicité de la thalidomide a fait l'objet de nombreux débats et au fil des années, de nombreuses hypothèses ont été proposées. Deux des plus connues sont l'hypothèse anti-angiogenèse et l'hypothèse du modèle de stress oxydatif, avec des preuves expérimentales considérables soutenant ces deux hypothèses concernant la tératogénicité de la thalidomide.
Récemment, de nouvelles découvertes ont émergé qui suggèrent un nouveau mécanisme de tératogénicité. Cereblon est une protéine de 51 k Da localisée dans le cytoplasme , le noyau et la membrane périphérique des cellules dans de nombreuses parties du corps. Il agit comme un composant de l' ubiquitine ligase E3 , régulant divers processus de développement, notamment l' embryogenèse , la carcinogenèse et la régulation du cycle cellulaire, par la dégradation ( ubiquitination ) de substrats inconnus. Il a été démontré que la thalidomide se lie au céréblon, inhibant l'activité de l'ubiquitine ligase E3, entraînant une accumulation des substrats de ligase et une régulation négative du facteur de croissance des fibroblastes 8 (FGF8) et FGF10 . Cela perturbe la boucle de rétroaction positive entre les deux facteurs de croissance, provoquant peut-être à la fois des malformations congénitales multiples et des effets anti-myélome.
Les résultats soutiennent également l'hypothèse selon laquelle une augmentation de l'expression du céréblon est un élément essentiel de l'effet anti-myélome du lénalidomide et du pomalidomide. L'expression de cereblon était trois fois plus élevée chez les patients répondeurs que chez les non-répondeurs et une expression plus élevée de cereblon était également associée à une réponse partielle ou complète tandis qu'une expression plus faible était associée à une maladie stable ou progressive.
Mécanisme d'action
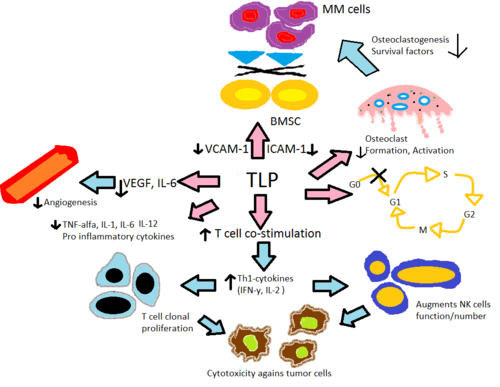
Leur mécanisme d'action n'est pas tout à fait clair, mais on sait qu'ils inhibent la production de facteur de nécrose tumorale , d' interleukine 6 et d' immunoglobuline G et de VEGF (ce qui conduit à ses effets anti-angiogéniques), co-stimule les cellules T et les cellules NK et augmente la production d' interféron gamma et d' interleukine 2 . Leurs effets tératogènes semblent être médiés par la liaison au cereblon .
On pense que la thalidomide et ses analogues, le lénalidomide et le pomalidomide, agissent de manière similaire même si leur mécanisme d'action exact n'est pas encore entièrement compris. On pense qu'ils agissent par le biais de différents mécanismes dans diverses maladies. L'effet net est probablement dû à différents mécanismes combinés. Le mécanisme d'action sera expliqué à la lumière des connaissances actuelles.
Thalidomide, lénalidomide et pomalidomide
Modification de la production de cytokines
La thalidomide et ses analogues immunomodulateurs modifient la production des cytokines inflammatoires TNF-α, IL-1 , IL-6 , IL-12 et de la cytokine anti-inflammatoire IL-10 . On pense que les analogues inhibent la production de TNF-α, où les analogues sont jusqu'à 50 000 fois plus puissants in vitro que le médicament parent thalidomide. On pense que le mécanisme passe par une dégradation accrue de l' ARNm du TNF-α , entraînant une diminution des quantités de cette cytokine pro-inflammatoire sécrétée. Ceci explique l'effet de la thalidomide lorsqu'elle est administrée aux patients ENL, car ils ont généralement des niveaux élevés de TNF-α dans leur sang et dans les lésions dermatologiques. En revanche, un essai in vitro a démontré que le TNF-α est en fait amélioré dans l'activation des lymphocytes T, où les lymphocytes T CD4+ et CD8+ ont été stimulés par l'anti-CD3, ce qui a été confirmé plus tard dans des essais de phase précoce impliquant des tumeurs solides et des maladies dermatologiques inflammatoires. L'IL-12 est une autre cytokine à la fois supprimée et renforcée par la thalidomide et ses analogues. Lorsque les monocytes sont stimulés par les lipopolysaccharides , la production d'IL-12 est supprimée, mais pendant la stimulation des lymphocytes T, la production est améliorée.
On pense que le lénalidomide est environ 1000 fois plus puissant in vitro que le thalidomide en termes de propriétés anti-inflammatoires et le pomalidomide environ 10 fois plus puissant que le lénalidomide. Il convient toutefois de noter que, lorsque l'on compare le lénalidomide et le pomalidomide, la pertinence clinique d'une puissance in vitro plus élevée n'est pas claire puisque la dose maximale tolérée de pomalidomide est de 2 mg par jour contre 25 mg pour le lénalidomide, ce qui entraîne une concentration plasmatique de médicament 10 à 100 fois plus faible. pomalidomide.
Activation des lymphocytes T
La thalidomide et ses analogues aident à la co-stimulation des lymphocytes T à travers le complexe B7 - CD28 en phosphorylant la tyrosine sur le récepteur CD28. Les données in vitro suggèrent que cette co-stimulation conduit à une libération accrue de cytokines de type Th1 d'IFN-γ et d'IL-2 qui stimule davantage la prolifération des cellules T clonales et la prolifération et l'activité des cellules tueuses naturelles . Cela améliore la cytotoxicité cellulaire naturelle et dépendante des anticorps . Le lénalidomide et le pomalidomide sont environ 100 à 1000 fois plus puissants pour stimuler la prolifération clonale des lymphocytes T que le thalidomide. De plus, les données in vitro suggèrent que le pomalidomide transforme les cellules Th2 en Th1 en améliorant le facteur de transcription T-bet .
Anti-angiogenèse
Il a été rapporté que l'angiogenèse ou la croissance de nouveaux vaisseaux sanguins correspond à la progression du MM où le facteur de croissance endothélial vasculaire (VEGF) et son récepteur, le bFGF et l'IL-6 semblent être requis pour la migration des cellules endothéliales au cours de l'angiogenèse. On pense que la thalidomide et ses analogues suppriment l'angiogenèse par modulation des facteurs mentionnés ci-dessus où la puissance de l'activité anti-angiogénique du lénalidomide et du pomalidomide était 2 à 3 fois plus élevée que celle du thalidomide dans divers tests in vivo . Il a également été démontré que la thalidomide bloque L'activité de NF-κB par le blocage de l'IL-6, et NF-κB s'est avérée impliquée dans l'angiogenèse. L'inhibition du TNF-a n'est pas le mécanisme d'inhibition de l'angiogenèse par la thalidomide puisque de nombreux autres inhibiteurs du TNF-a n'inhibent pas l'angiogenèse.
Activité anti-tumorale
On pense que l'activité anti-tumorale in vivo de la thalidomide est due à l'effet anti-angiogénique puissant et également à des changements dans l'expression des cytokines. Des essais in vitro sur l' apoptose dans les cellules MM ont été montrés, lorsqu'ils sont traités avec la thalidomide et ses analogues, pour réguler positivement l'activité de la caspase-8 . Cela provoque une communication croisée de la signalisation apoptotique entre la caspase-8 et la caspase-9, conduisant à une régulation positive indirecte de l'activité de la caspase-9. Une activité anti-tumorale supplémentaire est médiée par l'inhibition de la protéine 2 de l'apoptose et les effets pro-survie de l' IGF-1 , augmentant la sensibilité à la mort cellulaire médiée par le SAF et l'amélioration du ligand induisant l'apoptose lié au TNF . Il a également été démontré qu'ils provoquent un arrêt du cycle cellulaire G0 / G1 dépendant de la dose dans les lignées cellulaires leucémiques où les analogues ont montré 100 fois plus de puissance que la thalidomide.
Environnement de la moelle osseuse
Le rôle de l'angiogenèse dans le soutien du myélome a été découvert pour la première fois par Vacca en 1994. Ils ont découvert que l'augmentation de l'angiogenèse de la moelle osseuse est corrélée à la croissance du myélome et que les cellules stromales de soutien sont une source importante de molécules angiogéniques dans le myélome. On pense qu'il s'agit d'une composante principale du mécanisme in vivo par lequel la thalidomide inhibe le myélome multiple.
De plus, on pense que les réponses inflammatoires au sein de la moelle osseuse favorisent de nombreuses maladies hématologiques. La sécrétion d'IL-6 par les cellules stromales de la moelle osseuse (BMSC) et la sécrétion des molécules d'adhésion VCAM-1 , ICAM-1 et LFA , est induite en présence de TNF-α et l'adhésion des cellules MM aux BMSC. L'IL-6 favorise la prolifération in vitro de lignées cellulaires MM et l'inhibition de l'apoptose médiée par Fas. La thalidomide et ses analogues diminuent directement la régulation à la hausse de l'IL-6 et indirectement par le TNF-α, réduisant ainsi la sécrétion de molécules d'adhésion conduisant à moins de cellules MM adhérant au BMSC. Les ostéoclastes deviennent très actifs au cours du MM, entraînant une résorption osseuse et la sécrétion de divers facteurs de survie du MM. Ils diminuent les niveaux de molécules d'adhésion primordiales pour l'activation des ostéoclastes, diminuent la formation des cellules qui forment les ostéoclastes et régulent négativement la cathepsine K , une importante cystéine protéase exprimée dans les ostéoclastes.
Relation structure-activité
Étant donné que le mécanisme d'action de la thalidomide et de ses analogues n'est pas tout à fait clair et que le biorécepteur de ces substances n'a pas été identifié, les informations sur la relation entre la structure et l'activité de la thalidomide et de ses analogues sont principalement dérivées de la modélisation moléculaire et de la poursuite des recherches. . Les informations sur le DAS de la thalidomide et de ses analogues sont toujours en cours, de sorte que toutes les tendances détaillées ici sont observées au cours d'études individuelles. La recherche s'est principalement concentrée sur l'amélioration de l'inhibition du TNF-α et de la PDE4 de la thalidomide, ainsi que sur l'activité anti-angiogenèse.
Inhibiteurs du TNF-α (pas via PDE4)
La recherche a indiqué qu'une substitution au niveau du cycle phtaloyle augmenterait l'activité d'inhibition du TNF-α (figure 5). Une substitution de groupe amino a été testée à divers endroits sur le cycle phtaloyle (C4, C5, C6, C7) de la thalidomide et de l'EM-12 (décrit précédemment). L'addition d'amino à l'emplacement C4 à la fois sur la thalidomide et l'EM-12 a entraîné une inhibition beaucoup plus puissante du TNF-α. Cela a également révélé que le groupe amino devait être directement opposé au groupe carbonyle sur le système cyclique d'isoindolinone pour l'activité la plus puissante. Ces analogues n'inhibent pas la PDE4 et n'agissent donc pas par inhibition de la PDE4. D'autres ajouts de groupes plus longs et plus gros aux positions C4 et C5 du système cyclique phtaloyle de la thalidomide, certains avec une fonctionnalité oléfine , ont été testés avec divers résultats. Un effet inhibiteur accru, par rapport à la thalidomide, a été remarqué avec les groupes qui avaient un atome d'oxygène attaché directement à l'oléfine C5 ou C4. L' ajout d' iode et de brome en C4 ou C5 a entraîné une activité égale ou diminuée par rapport à la thalidomide. Ces groupes n'ont pas été comparés au lénalidomide ou au pomalidomide.
Inhibiteurs de la PDE4
La structure commune des analogues qui inhibent le TNF-α via l'inhibition de la PDE4 est préparée sur la base de l'hydrolyse du cycle glutarimide de la thalidomide. Ces analogues n'ont pas d'hydrogène chiral acide, contrairement à la thalidomide, et devraient donc être stables sur le plan chiral.
Sur le cycle phényle, une fraction 3,4-dialcoxyphényle (figure 6) est un pharmacophore connu dans les inhibiteurs de la PDE4 tels que le rolipram . L'activité optimale est obtenue avec un groupe méthoxy en position 4 (X2) et un groupe plus grand, tel que le cyclopentoxy en position 3 du carbone (X3). Cependant, les analogues inhibiteurs de la thalidomide PDE4 ne suivent pas directement le SAR des analogues du rolipram. Pour les analogues de la thalidomide, un groupe éthoxy en X3 et un groupe méthoxy en X2, avec X1 n'étant qu'un hydrogène, ont donné la plus forte inhibition de la PDE4 et du TNF-α. Les substituts plus gros que le diéthoxy en position X2-X3 avaient une activité réduite. Les effets de ces substitutions semblent être médiés par des effets stériques.
Pour la position Y, un certain nombre de groupes ont été explorés. Les amides substitués qui étaient plus gros que le méthylamide (CONHCH 3 ) diminuent l'activité d'inhibition de la PDE4. En utilisant un acide carboxylique comme point de départ, un groupe amide a une activité d'inhibition de la PDE4 similaire, mais les deux groupes se sont avérés considérablement moins puissants qu'un groupe ester méthylique, qui avait une activité inhibitrice de la PDE4 environ six fois supérieure. Le groupe sulfone avait une inhibition de la PDE4 similaire à celle du groupe ester méthylique. La meilleure inhibition de la PDE4 a été observée lorsqu'un groupe nitrile était attaché, qui a 32 fois plus d'activité inhibitrice de la PDE4 que l'acide carboxylique. Les substituants en Y conduisant à une augmentation de l'activité inhibitrice de la PDE4 suivaient donc l'ordre :
- COOH ≤ CONH 2 COOCH 3 ≤ SO 2 CH 3 < CN
Des substitutions sur le cycle phtaloyle ont été explorées et il a été remarqué que les groupes nitro à l'emplacement C4 ou C5 diminuaient l'activité mais que la substitution amino C4 ou C5 l'augmentait considérablement. Lorsque la substitution à l'emplacement 4 (Z) sur le cycle phtaloyle a été examinée, les groupes hydroxyle et méthoxy semblent faire de l'analogue un inhibiteur de PDE4 moins puissant. Une augmentation de l'activité a été observée avec les groupes amino et diméthylamino dans une mesure similaire, mais un groupe méthyle a amélioré l'activité davantage que les groupes susmentionnés. Un groupe 4- N- acétylamino avait une activité inhibitrice de la PDE4 légèrement inférieure à celle du groupe méthyle, mais augmentait encore l'activité inhibitrice du TNF-α du composé. Les substituants en Z conduisant à une augmentation de l'activité inhibitrice de la PDE4 suivaient donc l'ordre :
- N(CH 3 ) 2 NH 2 < NHC(O)CH 3 < CH 3
Inhibition de l'angiogenèse
Pour l'activité d'inhibition de l'angiogenèse, un cycle glutarimide intact semble être requis. Différents groupes ont été testés en position R. Les substances qui avaient des sels d'azote comme groupe R ont montré une bonne activité. L'activité inhibitrice de l'angiogenèse améliorée pourrait être due à une solubilité accrue ou au fait que l'azote chargé positivement a une interaction supplémentaire avec le site actif. La tétrafluoration du cycle phtaloyle semble augmenter l'inhibition de l'angiogenèse.
Synthèse
Les schémas de synthèse de la thalidomide, de la lénalidomide et de la pomalidomide sont décrits ci-dessous , tels que rapportés dans la littérature primaire de premier plan . Notez que ces schémas de synthèse ne reflètent pas nécessairement les stratégies de synthèse organique utilisées pour synthétiser ces entités chimiques uniques.
Thalidomide
La synthèse de la thalidomide a généralement été réalisée comme on le voit dans le schéma 1. Cette synthèse est un processus en trois étapes raisonnablement simpliste. L'inconvénient de ce processus est cependant que la dernière étape nécessite une réaction de fusion à haute température qui nécessite de multiples recristallisations et n'est pas conforme à l'équipement standard.
Le schéma 2 est la nouvelle voie de synthèse qui a été conçue pour rendre la réaction plus directe et pour produire de meilleurs rendements. Cette voie utilise la L- glutamine plutôt que l' acide L- glutamique comme matière première et en la laissant réagir avec le N- carbéthoxyphtalimide donne la N- phtaloyl- L- glutamine (4), avec un rendement de 50 à 70 %. La substance 4 est ensuite agitée dans un mélange avec du carbonyldiimidazole ( CDI ) avec suffisamment de 4-diméthylaminopyridine ( DMAP ) dans du tétrahydrofurane ( THF ) pour catalyser la réaction et chauffée au reflux pendant 15 à 18 heures. Pendant le reflux, la thalidomide cristallise hors du mélange. L'étape finale donne un rendement de 85 à 93 % en thalidomide, portant le rendement total à 43 à 63 %.
Lénalidomide et pomalidomide
Les deux analogues aminés sont préparés à partir de la condensation de chlorhydrate de 3-aminopipéridine-2,6-dione (composé 3) qui est synthétisé dans une réaction en deux étapes à partir de Cbz - L- glutamine disponible dans le commerce. La Cbz- L- glutamine est traitée avec du CDI dans du THF à reflux pour donner la Cbz-aminoglutarimide. Pour éliminer le groupe protecteur Cbz, une hydrogénolyse , sous 50 à 60 psi d'hydrogène avec 10 % de Pd/C mélangé avec de l'acétate d'éthyle et du HCl, a été effectuée. Le chlorhydrate formulé (composé 3 dans le schéma 3) a ensuite été mis à réagir avec de l'anhydride 3-nitrophtalique dans de l'acide acétique au reflux pour donner l'analogue de thalidomide 4-nitro substitué et le groupe nitro a ensuite été réduit par hydrogénation pour donner le pomalidomide.
Le lénalidomide est synthétisé d'une manière similaire en utilisant le composé 3 (3-aminopipéridine-2,6-dione) traité avec un benzoate de méthyle nitro-substitué 2-(bromométhyle) et l'hydrogénation du groupe nitro.
Pharmacocinétique
Thalidomide
| Thalidomide | ||
|---|---|---|
| T max [médicament] | 4 à 6 heures chez les sujets atteints de MM |
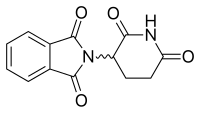
|
| Liaison protéique | 55–65% | |
| Métabolites | Métabolites hydrolysés | |
| Demi-vie [t 1/2 ] | 5,5 à 7,6 heures | |
Lénalidomide
Pomalidomide
| Pomalidomide | ||
|---|---|---|
| T max [médicament] | 0,5 à 8 heures |
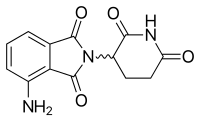
|
| Liaison protéique | Inconnu | |
| Métabolites | Inconnu | |
| Demi-vie [t 1/2 ] | 6,2 à 7,9 heures | |
Voir également
Les références